– 노인 증가 대비 돌봄 서비스 공급 더뎌지며 공적 돌봄, 시니어 하우징, 간병비 물가 등 전 지표 악화
– 시니어 하우징 공급 확대로 사회적 돌봄 비용도 낮출 수 있어…돌봄공백 해소 위한 실질적 대응 시급
국내 노인 인구가 1천만 명을 넘어 가파르게 늘고 있는 가운데, 노인 돌봄 공급이 수요를 따라잡지 못해 ‘돌봄 사각지대’가 매년 커지고 있는 것으로 분석됐다.
시니어 토탈 케어 기업 케어닥(대표 박재병)은 공공데이터 통계를 기반으로 노인 돌봄의 현황을 분석한 ‘2025년 노인돌봄공백지수’ 보고서를 발표했다고 16일 밝혔다. 지난 2023년 이후 두 번째로 발표한 보고서로, 3년 사이 노인 돌봄 공백의 수준이 전반적으로 심화된 것으로 나타나 눈길을 끈다.
케어닥은 국내 시니어 케어 시장 대표 주자로서 노인 돌봄의 현실을 알리는 동시에, 효과적 정책 수립과 돌봄 산업의 건설적 성장을 촉구하고자 노인돌봄공백지수를 개발했다. 장기요양보험 최초 도입 연도인 2008년을 기준 지표(100)로 두고 매년 돌봄 공백 수준을 수치화해 변화 추이를 직관적으로 파악할 수 있는 것이 특징이다.
특히 신규 보고서는 가장 최신 자료인 2024년 데이터를 통해 돌봄 현황 변화를 세밀하게 들여다볼 수 있도록 분석 항목을 더욱 정교화했다. 국내 노인 돌봄의 구조에 맞춰 ▲장기요양 공백지수 ▲시니어 하우징 공백지수 ▲간병비 물가지수 등 3대 지표를 분석하고, 이를 바탕으로 최종 지수를 산출했다.
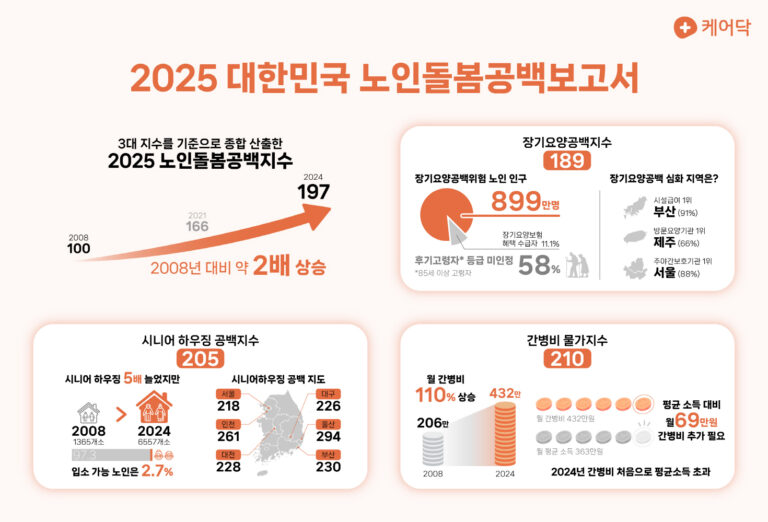
종합 현황을 평가한 2025년 노인돌봄공백지수는 197로 집계됐다. 2008년 대비 약 2배, 2021년(166)과 비교해도 31포인트 오른 수치다. 케어닥 박재병 대표는 “전체 돌봄 서비스의 공급은 소폭 늘었으나 역으로 돌봄공백은 점점 커지는 추세”라며 “서비스 전반에 걸쳐 공급 속도와 접근성이 노인 증가세에 미치지 못하는 것이 지수 상승의 주요 원인이라고 볼 수 있다”고 설명했다.
세부 지표 역시 전반적으로 악화됐다. 우선 장기요양보험 혜택 수급 현황을 집계한 장기요양공백지수는 189를 기록했다. 2025년 장기요양공백 위험 상태에 노출된 노인은 전체의 89%인 약 899만명에 달한다. 수급자는 약 113만 명으로 2008년 대비 5배 증가했지만, 노인 인구가 이를 상회하는 속도로 늘어 공백 규모가 커진 탓이다. 특히 85세 이상 후기 고령자는 돌봄 수요가 가장 높은 동시에 장기요양공백 위험에 가장 취약한 연령대로 분석됐다.
지역별 장기요양 공백의 위험 정도도 달랐다. 장기요양보험 적용 시설 및 기관 서비스 중 50% 이상이 수도권에 분포한 탓에 이외 지역은 돌봄 공백 위험도가 상대적으로 높았다. 시설급여기관은 부산(91%), 방문요양기관은 제주(66%)가 가장 높은 공백 수준을 기록하는 등 유형별 공백에는 다소 차이가 있었다. 다만 주야간보호시설은 수도권 내 시설 감소로 오히려 서울(88%)에서 가장 공백이 큰 것으로 드러났다.
두 번째 지표인 시니어 하우징 공백지수는 205로 나타났다. 이는 노인 돌봄과 주거를 제공하는 ‘시니어 하우징’ 공급을 분석한 지수로, 노인 주거복지의 안정성을 가늠하는 수치다. 2024년 관련 시설 수는 6557개소로 2008년 대비 약 5배 증가했지만, 입소 가능 정원은 전체 노인의 2.7%인 약 27만 명에 불과했다. 약 97% 이상은 부득이하게 입소 대기 및 자택 간병을 선택해야 한다는 의미다. 또한 지역별 시니어 하우징 공백은 1위인 울산을 비롯해 주요 광역시, 경기도 등에서 높게 나타났다. 인구 밀집 지역일수록 오히려 시니어하우징 서비스 접근성이 낮아지는 것으로 해석된다.
마지막 세부지표인 간병비 물가지수는 노인 1명당 발생하는 간병비 부담수준을 나타내는 지수다. 해당 지표는 210으로 2008년보다 2배 이상 오르며 소득 대비 부담이 커진 것으로 드러났다. 이는 생업 대신 가족 간병에 나서며 생활에 어려움을 겪는 영케어러가 증가하는 배경이기도 하다. 실제 2025년 간병인 월 고용 비용은 약 432만원으로, 평균 소득 363만원보다도 69만원의 추가 금액이 더 필요한 수준이다. 노인이 병원에 입원하게 되는 경우 이 비용은 더욱 커지게 된다.
보고서는 이러한 사회적 돌봄 부담을 낮출 수 있는 대안으로 시니어하우징 모델의 필요성을 강조했다. 주거와 돌봄을 결합한 시니어 하우징은 주거비, 간병인 역량, 식비, 소모품비 등을 통합 관리할 수 있는 시스템이다. 이들 시설이 비효율적인 비용 소모를 막고, 고품질 전문 돌봄 서비스를 24시간 제공하면서도 노인 1명당 돌봄 비용을 최대 약 40%까지 절감하는 효과가 있다는 설명이다.
서울대 환경대학원 도시계획학과 김경민 교수는 노인돌봄공백지수 보고서에 대해 “초고령화 사회의 장기요양제도 공백 및 이로 인한 시니어 하우징 공급 지연 문제를 수치로 명확히 나타낸 중요한 지표”라며 “특히 도시계획의 핵심인 주거와 복지 인프라 측면에서 볼 때, 고령화 사회에 걸맞는 새로운 주거 모델 공급과 돌봄 정책의 필요성을 강력하게 보여주고 있다고 본다”고 말했다.
국회 국토교통위원회 엄태영 국회의원은 “민간에서 돌봄 공백 실태를 체계적으로 분석해 지표로 제시한 것은 의미 있는 일이라고 본다”며 “특히 이러한 자료가 돌봄·주거 인프라의 역할을 객관적으로 살펴볼 수 있는 기반이 되는 만큼, 향후 시니어 주거 공급 정책과 안정적 노후 돌봄 모델을 마련하는 데에도 도움이 될 것으로 기대한다”고 말했다.
케어닥은 노인 인구 증가 속 돌봄공백의 지속적 악화를 막기 위해서는 향후 민간의 역할이 더욱 중요할 것으로 내다보고 있다. 민간 돌봄이 공적 돌봄의 사각지대를 보완하는 동시에 고품질 돌봄을 안정적으로 공급해 돌봄 격차 완화에 기여할 수 있다는 전망이다. 케어닥은 특히 시니어 생애 전주기에 걸쳐 더욱 합리적인 돌봄을 제공해 사회적, 개인적 부담을 줄여나가는 것이 중요하다는 판단 하에 통합 시니어 케어 플랫폼으로서의 역할을 지속 확대하고자 노력하고 있다.
케어닥 박재병 대표는 “노인 돌봄이 국내 인구 구조 변화와 시스템의 한계가 맞물린 주요 사회 문제로 부상하고 있는 만큼, 돌봄 공백 해소를 위한 실질적 대응이 반드시 필요한 시점”이라며 “케어닥은 민간 돌봄 분야를 선도하는 대표 돌봄 플랫폼으로서 현장 데이터를 바탕으로 돌봄체계 구축을 위한 정책적, 산업적 방향 제시에 꾸준히 앞장서겠다”고 말했다.
케어닥의 이번 ‘2025년 노인돌봄공백지수’는 케어닥 공식 블로그에서 열람 가능하다.
Caredoc releases the "2025 Elderly Care Gap Index"… "89% of seniors are not receiving public care… The 'care gap' has widened in three years."
– The supply of care services is slowing in response to the increase in the elderly population, leading to a deterioration in all indicators, including public care, senior housing, and nursing care costs.
Expanding senior housing supply can also reduce social care costs… Urgent practical measures are needed to address the care gap.

As the elderly population in Korea rapidly increases, exceeding 10 million, it has been analyzed that the supply of elderly care is not keeping up with demand, resulting in a growing 'care blind spot' every year.
Caredoc (CEO Jae-byung Park), a total senior care company, announced on the 16th that it has released the "2025 Elderly Care Gap Index," a report analyzing the current state of senior care based on public data statistics. This is the second report released since 2023, and it draws attention by revealing that the overall level of the elder care gap has worsened over the past three years.
As a leading player in the domestic senior care market, Caredoc developed the Elderly Care Gap Index to raise awareness of the reality of senior care and encourage effective policymaking and constructive growth in the care industry. Using 2008, the year long-term care insurance was first introduced, as the baseline (100), the index quantifies the level of the care gap annually, allowing for intuitive understanding of changing trends.
Notably, the new report further refines its analysis, using data from 2024, the most recent available, to provide a detailed look at the changing landscape of care. Tailored to the structure of Korea's elderly care system, the report analyzed three key indicators: the Long-Term Care Gap Index, the Senior Housing Gap Index, and the Nursing Care Price Index, and derived the final index based on these analyses.
The 2025 Elderly Care Gap Index, which assesses the overall current status, was calculated at 197. This is approximately double the 2008 figure and a 31-point increase compared to 2021 (166). Caredoc CEO Park Jae-byeong explained, "While the overall supply of care services has increased slightly, the care gap is growing." He added, "The main reason for the index increase is that the speed of supply and accessibility across services are not keeping pace with the growth in the elderly population."
Detailed indicators also worsened across the board. First, the Long-Term Care Gap Index, which compiles information on long-term care insurance benefits, recorded 189. By 2025, approximately 8.99 million elderly people, or 89% of the total, are expected to be at risk of a long-term care gap. While the number of beneficiaries has increased fivefold since 2008, to approximately 1.13 million, the overall elderly population is growing at a faster rate, widening the gap. In particular, elderly people aged 85 and older are analyzed as the age group with the highest demand for care and the greatest vulnerability to long-term care gaps.
The risk of long-term care gaps varied by region. Because more than 50% of facilities and institutions covered by long-term care insurance are located in the metropolitan area, regions outside the metropolitan area were at a relatively higher risk of gaps. The gaps varied somewhat by type, with Busan recording the highest gap rate for facility-based care providers (91%) and Jeju Island recording the highest gap rate for home-based care providers (66%). However, due to a decline in the number of day and night care facilities in the metropolitan area, Seoul (88%) actually had the highest gap rate.
The second indicator, the Senior Housing Gap Index, was 205. This index analyzes the supply of "senior housing," which provides care and housing for the elderly, and serves as a measure of the stability of senior housing welfare. While the number of related facilities will increase by about fivefold from 2008 to 6,557 in 2024, the available occupancy will only be about 270,000, or 2.7% of the total elderly population. This means that more than 97% will have no choice but to wait for admission or receive home care. Furthermore, regional senior housing gaps were highest in Ulsan, the top city, as well as major metropolitan cities and Gyeonggi Province. This suggests that access to senior housing services is lower in densely populated areas.
The final sub-index, the Care Cost Price Index, represents the burden of care costs per elderly person. This index reached 210, more than doubling since 2008, revealing a growing burden relative to income. This is also due to the increasing number of young caregivers who are struggling financially as they care for their families instead of working. In fact, the monthly cost of hiring a caregiver in 2025 is projected to be approximately 4.32 million won, an additional 690,000 won above the average income of 3.63 million won. These costs are further exacerbated when elderly people are hospitalized.
The report highlighted the need for a senior housing model as an alternative to alleviating this social care burden. Senior housing, which combines housing and care, is a system that allows for integrated management of housing costs, caregiver skills, food, and supplies. These facilities can prevent inefficient spending and provide high-quality, professional care 24/7, while reducing care costs per senior by up to 40%.
Professor Kim Kyung-min of the Department of Urban Planning at Seoul National University's Graduate School of Environmental Studies said about the Elderly Care Gap Index report, "It is an important indicator that clearly shows in numbers the gap in the long-term care system in a super-aging society and the resulting delay in the supply of senior housing." He added, "In particular, when looking at it from the perspective of housing and welfare infrastructure, which are the core of urban planning, I believe it strongly demonstrates the need for a new housing model supply and care policy suitable for an aging society."
Rep. Eom Tae-young of the National Assembly’s Land, Infrastructure and Transport Committee said, “I think it is meaningful that the private sector has systematically analyzed the reality of the care gap and presented it as an indicator,” and “In particular, since this data serves as a basis for objectively examining the role of care and housing infrastructure, I expect it will also be helpful in establishing future senior housing supply policies and stable models for elderly care.”
Caredoc anticipates that the private sector will play an increasingly important role in preventing the continued worsening of the care gap amid the growing elderly population. It anticipates that private care can contribute to alleviating the care gap by supplementing blind spots in public care while also providing a stable supply of high-quality care. Caredoc is particularly committed to expanding its role as an integrated senior care platform, recognizing the importance of providing more affordable care across the entire senior life cycle, thereby reducing both the social and personal burden.
Caredoc CEO Jae-Byeong Park said, “As elderly care is emerging as a major social issue due to the intertwining of changes in the domestic population structure and system limitations, it is absolutely necessary to take practical measures to resolve the care gap.” He added, “As a leading care platform in the private care sector, Caredoc will continue to take the lead in suggesting policy and industrial directions for establishing a care system based on field data.”
Caredoc's '2025 Elderly Care Gap Index' is available on Caredoc's official blog.
ケアダック、「2025年老人世話空白指数」発表… 「老人89%の功績の世話を受けられず…3年新しい「世話の空白」より大きくなった」
– 高齢者の増加に備えてケアサービスの供給が悪くなり、公的ケア、シニアハウジング、介護費物価など全指標の悪化
– シニアハウジングの供給拡大で社会的世話費用も下げることができる…世話をする空白を解消するための実質的な対応

韓国の高齢者人口が1千万人を超えて急増している中で、高齢者の世話の供給が需要に追いつかず、「世話の死角地帯」が毎年大きくなっていると分析された。
シニアトータルケア企業ケアダック(代表パク・ジェビョン)は、公共データ統計を基に高齢者の世話の現状を分析した「2025年の老人世話の空白指数」報告書を発表したと16日明らかにした。去る2023年以後2番目に発表した報告書で、3年の間高齢者の世話の空白の水準が全般的に深化したことが現れ、注目を集める。
ケアダックは、国内のシニアケア市場の代表ランナーとして、高齢者の世話の現実を知らせるとともに、効果的な政策の確立と世話産業の建設的成長を促すために、老人世話の空白指数を開発した。長期療養保険初導入年度の2008年を基準指標(100)として、毎年世話の空白水準を数値化して変化推移を直感的に把握できるのが特徴だ。
特に新規報告書は、最新の資料である2024年のデータを通じて、世話の現状の変化を細かく覗くように分析項目をさらに洗練した。国内高齢者の世話の構造に合わせて▲長期療養空白指数▲シニアハウジング空白指数▲介護費物価指数など3大指標を分析し、これをもとに最終指数を算出した。
総合現況を評価した2025年の老人世話の空白指数は197と集計された。 2008年比約2倍、2021年(166)と比較しても31ポイント上がった数値だ。ケアダックのパク・ジェビョン代表は「全体の世話サービスの供給は小幅に増えたが、逆に世話の空白はますます大きくなる傾向」とし「サービス全般にわたって供給速度とアクセシビリティが高齢者増加に及ばないことが指数上昇の主な原因と見られる」と説明した。
詳細指標も全体的に悪化した。まず、長期療養保険給付の需給現況を集計した長期療養空白指数は189を記録した。 2025年の長期療養空白リスク状態にさらされた高齢者は全体の89%である約899万人に達する。受給者は約113万人で、2008年比5倍増加したが、高齢者人口がこれを上回る速度で増えて空白規模が大きくなったためだ。特に85歳以上の後期高齢者は、世話をする需要が最も高いと同時に、長期療養空白リスクに最も脆弱な年齢のとおり分析された。
地域別長期療養空白の危険度も違った。長期療養保険適用施設および機関サービスの50%以上が首都圏に分布したため、他地域は世話をする空白の危険度が比較的高かった。施設給与機関は釜山(91%)、訪問療養機関は済州(66%)が最も高い空白レベルを記録するなど、タイプ別の空白には多少の差があった。ただし、昼夜間保護施設は首都圏内の施設の減少で、むしろソウル(88%)で最も空白が大きいことが明らかになった。
2番目の指標であるシニアハウジングの空白指数は205でした。これは高齢者の世話と住宅を提供する「シニアハウジング」供給を分析した指数で、高齢者住宅福祉の安定性を計る数値だ。 2024年関連施設数は6557カ所で、2008年比約5倍増加したが、入所可能庭園は全高齢者の2.7%である約27万人に過ぎなかった。約97%以上はやむを得ず入所待機と自宅介護を選択しなければならないという意味だ。また、地域別シニアハウジングの空白は、1位の蔚山をはじめ、主要広域市、京畿道などで高く現れた。人口密集地域ほど、むしろシニアハウスサービスのアクセシビリティが低くなると解釈される。
最後の詳細指標である介護費物価指数は、高齢者1人当たり発生する介護費負担水準を示す指数だ。当該指標は210で、2008年より2倍以上上がり、所得に対する負担が大きくなったことが明らかになった。これは、生業の代わりに家族介護に乗り出し、生活に困難を経験するヤングケアラーが増加する背景でもある。実際2025年介護の月雇用費用は約432万ウォンで、平均所得363万ウォンよりも69万ウォンの追加金額がより必要な水準だ。高齢者が病院に入院する場合、この費用はさらに大きくなる。
報告書は、これらの社会的世話の負担を軽減する代替手段として、シニアハウスモデルの必要性を強調した。住宅とケアを組み合わせたシニアハウジングは、住宅費、介護者の能力、食費、消耗品費などを統合管理できるシステムだ。これらの施設が非効率的な費用の消費を防ぎ、高品質のプロのケアサービスを24時間提供しながらも、高齢者1人あたりのケア費用を最大約40%まで削減する効果があるという説明だ。
ソウル大学環境大学院都市計画学科のキム・ギョンミン教授は、高齢化社会の長期療養制度の空白およびこれによるシニアハウジング供給遅延問題を数値で明確に示した重要な指標とし、特に都市計画の核心である住居と福祉インフラの側面から見ると、高齢化社会に強力に見せていると思う」と話した。
国会国土交通委員会オム・テヨン国会議員は「民間で世話をする空白実態を体系的に分析し、指標として提示したのは意味のあることだと思う」とし「特にこれらの資料が世話・住宅インフラの役割を客観的に見ることができる基盤になるだけで、今後のシニア住宅供給政策と安定的である。期待する」と話した。
ケアダックは、高齢者の人口増加の中の世話の空白の持続的な悪化を防ぐためには、今後の民間の役割がより重要であると見ている。民間の世話が公的世話の死角地帯を補完するとともに、高品質の世話を安定的に供給し、世話の格差緩和に寄与できるという見通しだ。ケアダックは、特にシニア生涯全周期にわたってより合理的な世話を提供し、社会的、個人的負担を減らしていくことが重要であるという判断のもと、統合シニアケアプラットフォームとしての役割を持続拡大しようと努力している。
ケアダックパク・ジェビョン代表は「高齢者の世話が国内人口構造変化とシステムの限界がかみ合った主要社会問題で浮上しているだけに、世話空白解消のための実質的な対応が必ず必要な時点」とし「ケアダックは民間の世話分野をリードする代表世話プラットフォームとして現場データをもとに世話体系を構築先頭に立つ」と話した。
ケアダックの今回の「2025年老人ドルボム空白指数」はケアダック公式ブログで閲覧可能だ。
Caredoc发布了“2025年老年护理缺口指数”……“89%的老年人没有获得公共护理……三年来‘护理缺口’扩大了。”
– 随着老年人口的增加,护理服务的供给正在放缓,导致包括公共护理、老年住房和护理费用在内的所有指标恶化。
增加老年住房供应也能降低社会护理成本……亟需采取切实可行的措施来解决护理缺口问题。

随着韩国老年人口迅速增长,超过1000万,分析显示,老年护理的供给跟不上需求,导致每年“护理盲点”都在扩大。
综合养老服务公司Caredoc(CEO朴在炳)于16日发布了《2025年养老服务缺口指数》报告,该报告基于公开数据统计分析了当前养老服务的现状。这是该公司自2023年以来发布的第二份报告,报告揭示了过去三年养老服务缺口总体水平的恶化,引发了广泛关注。
作为国内养老市场的领先企业,凯德克开发了“老年护理缺口指数”,旨在提高公众对老年护理现状的认识,并促进养老行业的有效政策制定和建设性发展。该指数以2008年(长期护理保险首次推出的年份)为基准年(100),量化了每年的护理缺口水平,使人们能够直观地了解不断变化的趋势。
值得注意的是,这份新报告进一步完善了分析,采用了2024年的最新数据,从而详细展现了护理行业格局的变化。该报告针对韩国老年护理体系的结构进行了调整,分析了三个关键指标:长期护理缺口指数、老年住房缺口指数和护理服务价格指数,并在此基础上得出了最终指数。
2025年老年护理缺口指数(用于评估当前整体状况)计算结果为197。这大约是2008年数据的两倍,比2021年(166)上升了31个百分点。Caredoc首席执行官朴在炳解释说:“虽然护理服务的整体供给略有增加,但护理缺口却在扩大。”他补充道:“指数上升的主要原因是,各项服务的供给速度和可及性未能跟上老年人口增长的步伐。”
各项详细指标也全面恶化。首先,长期护理缺口指数(该指数汇总了长期护理保险福利信息)的数值为189。预计到2025年,约有899万老年人(占总人口的89%)将面临长期护理缺口的风险。虽然自2008年以来,受益人数增加了五倍,达到约113万人,但老年人口总数的增长速度更快,导致缺口进一步扩大。尤其值得注意的是,85岁及以上的老年人被认为是护理需求最高、最容易受到长期护理缺口影响的年龄群体。
长期护理服务缺口的风险因地区而异。由于超过50%的长期护理保险覆盖机构位于大都市区,大都市区以外的地区面临更高的服务缺口风险。不同类型服务的缺口情况略有差异,釜山的机构护理服务缺口率最高(91%),济州岛的居家护理服务缺口率最高(66%)。然而,由于大都市区日间和夜间护理机构数量的减少,首尔的实际缺口率最高(88%)。
第二个指标是老年住房缺口指数,为205。该指数分析了为老年人提供照护和住房的“老年住房”的供应情况,并作为衡量老年住房福利稳定性的指标。虽然相关设施的数量将从2008年的2008年增长约五倍,到2024年达到6557家,但可用入住率仅为约27万人,仅占老年人口总数的2.7%。这意味着超过97%的老年人将别无选择,只能等待入住或接受居家照护。此外,区域老年住房缺口最大的地区是蔚山市(排名第一的城市),以及主要大都市和京畿道。这表明,在人口密集地区,老年人获得老年住房服务的机会较少。
最后一个分项指数——照护成本价格指数——代表每位老年人的照护成本负担。该指数达到210,较2008年翻了一番多,表明照护成本相对于收入而言日益加重。这部分原因在于越来越多的年轻照护者为了照顾家庭而放弃工作,导致经济拮据。事实上,预计到2025年,每月聘请一名照护者的费用约为432万韩元,比363万韩元的平均收入高出69万韩元。老年人住院治疗会进一步加剧这些成本。
该报告强调,需要建立一种老年住房模式,作为减轻社会照护负担的替代方案。老年住房将住房和照护相结合,形成一个能够对住房成本、照护人员技能、食品和生活用品进行综合管理的系统。这些设施可以避免低效支出,提供全天候的高质量专业照护,同时还能将每位老年人的照护成本降低高达40%。
首尔大学环境研究生院城市规划系金京民教授在谈到老年护理缺口指数报告时表示:“这是一个重要的指标,它以数字形式清晰地展现了超老龄化社会长期护理体系的缺口以及由此导致的老年住房供应滞后问题。”他补充道:“尤其从作为城市规划核心的住房和福利基础设施的角度来看,我认为该报告有力地表明了制定适合老龄化社会的新型住房供应模式和护理政策的必要性。”
国会国土交通委员会议员严泰荣表示:“我认为私营部门系统地分析了养老服务缺口的现实情况并将其作为一项指标,这很有意义。”他还表示:“特别是,由于这些数据可以作为客观审视养老和住房基础设施作用的基础,我预计它也将有助于制定未来的养老住房供应政策和稳定的养老模式。”
Caredoc 预计,随着老年人口的增长,私营部门将在防止照护缺口持续扩大方面发挥越来越重要的作用。该公司认为,私营照护可以通过弥补公共照护的不足,同时提供稳定的高质量照护服务,从而有助于缓解照护缺口。Caredoc 尤其致力于拓展其作为综合养老平台的角色,认识到在老年人整个生命周期中提供更经济实惠的照护服务至关重要,从而减轻社会和个人的负担。
Caredoc首席执行官朴在炳表示:“由于国内人口结构变化和系统局限性的交织影响,老年护理正成为一个重要的社会问题,因此,采取切实措施解决护理缺口势在必行。”他补充道:“作为私营护理领域的领先平台,Caredoc将继续发挥引领作用,基于实地数据,为建立完善的护理体系提出政策和产业发展方向。”
Caredoc 的“2025 年老年护理缺口指数”可在 Caredoc 的官方博客上找到。
Caredoc publie l’« Indice des lacunes en matière de soins aux personnes âgées 2025 »… « 89 % des personnes âgées ne reçoivent pas de soins publics… Le déficit de soins s’est creusé en trois ans. »
– L’offre de services de soins ralentit en raison de l’augmentation de la population âgée, ce qui entraîne une détérioration de tous les indicateurs, notamment les coûts des soins publics, des logements pour personnes âgées et des soins infirmiers.
L’augmentation de l’offre de logements pour personnes âgées peut également réduire les coûts des services sociaux… Des mesures pratiques urgentes sont nécessaires pour combler le déficit de soins.

Alors que la population âgée en Corée augmente rapidement, dépassant les 10 millions, il a été constaté que l'offre de soins aux personnes âgées ne suit pas la demande, ce qui entraîne chaque année un « angle mort » croissant en matière de soins.
Caredoc (PDG : Jae-byung Park), entreprise spécialisée dans la prise en charge globale des personnes âgées, a annoncé le 16 juin la publication de l’« Indice des lacunes en matière de soins aux personnes âgées 2025 », un rapport analysant l’état actuel de la prise en charge des seniors à partir de données statistiques publiques. Il s’agit du deuxième rapport publié depuis 2023, et il met en lumière une aggravation des lacunes en matière de soins aux personnes âgées au cours des trois dernières années.
Acteur majeur du marché des soins aux personnes âgées en Irlande, Caredoc a créé l'Indice des lacunes en matière de soins aux aînés afin de sensibiliser le public à la réalité de ces soins et d'encourager des politiques efficaces et une croissance constructive du secteur. Prenant 2008, année de la première introduction de l'assurance dépendance, comme année de référence (100), l'indice quantifie annuellement le niveau des lacunes en matière de soins, permettant ainsi de comprendre facilement l'évolution des tendances.
Le nouveau rapport affine son analyse en utilisant les données de 2024, les plus récentes disponibles, afin de dresser un tableau détaillé de l'évolution du secteur des soins. Adapté à la structure du système de soins aux personnes âgées en Corée, le rapport analyse trois indicateurs clés : l'indice des écarts en matière de soins de longue durée, l'indice des écarts en matière de logements pour seniors et l'indice des prix des soins infirmiers. L'indice final est établi à partir de ces analyses.
L'indice des besoins en soins aux personnes âgées pour 2025, qui évalue la situation actuelle, s'établit à 197. Ce chiffre représente environ le double de celui de 2008 et une augmentation de 31 points par rapport à 2021 (166). Park Jae-byeong, PDG de Caredoc, explique : « Bien que l'offre globale de services de soins ait légèrement augmenté, les besoins en soins, eux, se creusent. » Il ajoute : « La principale raison de cette hausse est que la rapidité de mise en place et l'accessibilité des services ne suivent pas le rythme de la croissance de la population âgée. »
Les indicateurs détaillés se sont également détériorés de manière générale. Tout d'abord, l'indice des lacunes en matière de soins de longue durée, qui compile des informations sur les prestations d'assurance dépendance, a atteint 189. D'ici 2025, environ 8,99 millions de personnes âgées, soit 89 % du total, devraient être exposées à un risque de lacune en matière de soins de longue durée. Bien que le nombre de bénéficiaires ait quintuplé depuis 2008, pour atteindre environ 1,13 million, la population âgée dans son ensemble croît plus rapidement, creusant ainsi le fossé. En particulier, les personnes âgées de 85 ans et plus sont analysées comme le groupe d'âge présentant la plus forte demande de soins et la plus grande vulnérabilité aux lacunes en matière de soins de longue durée.
Le risque de lacunes dans la prise en charge de la dépendance variait selon les régions. Plus de 50 % des établissements et institutions couverts par l'assurance dépendance étant situés dans la zone métropolitaine, les régions hors de cette zone présentaient un risque de lacunes relativement plus élevé. Ces lacunes variaient quelque peu selon le type de prise en charge : Busan enregistrait le taux le plus élevé pour les établissements de soins (91 %) et l'île de Jeju, celui des soins à domicile (66 %). Cependant, en raison de la diminution du nombre d'établissements de jour et de nuit dans la zone métropolitaine, Séoul (88 %) affichait en réalité le taux le plus élevé.
Le deuxième indicateur, l'indice de déficit de logements pour personnes âgées, s'établissait à 205. Cet indice analyse l'offre de logements pour personnes âgées, qui proposent des services d'hébergement et de soins, et sert à mesurer la stabilité de ce système de protection sociale. Alors que le nombre d'établissements de ce type devrait quintupler entre 2008 et 2024, pour atteindre 6 557, la capacité d'accueil ne sera que d'environ 270 000 places, soit 2,7 % de la population âgée totale. Cela signifie que plus de 97 % des personnes âgées n'auront d'autre choix que d'attendre une admission ou de recevoir des soins à domicile. Par ailleurs, les déficits régionaux de logements pour personnes âgées étaient les plus importants à Ulsan, la ville en tête du classement, ainsi que dans les grandes métropoles et la province de Gyeonggi. Cela suggère que l'accès aux services de logements pour personnes âgées est plus limité dans les zones densément peuplées.
Le dernier sous-indice, l'indice des prix des soins, représente le poids des dépenses liées aux soins par personne âgée. Cet indice a atteint 210, soit plus du double depuis 2008, révélant une charge croissante par rapport aux revenus. Cette situation s'explique également par le nombre croissant de jeunes aidants familiaux qui rencontrent des difficultés financières car ils s'occupent de leur famille au lieu de travailler. En effet, le coût mensuel d'un aidant familial en 2025 devrait s'élever à environ 4,32 millions de wons, soit 690 000 wons de plus que le revenu moyen de 3,63 millions de wons. Ces coûts sont encore alourdis lorsque les personnes âgées sont hospitalisées.
Le rapport a souligné la nécessité d'un modèle de résidence pour personnes âgées comme alternative pour alléger le fardeau des services sociaux. Les résidences pour personnes âgées, qui combinent logement et soins, constituent un système permettant une gestion intégrée des coûts d'hébergement, des compétences des soignants, de l'alimentation et des fournitures. Ces établissements permettent d'éviter les dépenses inutiles et d'offrir des soins professionnels de qualité 24h/24 et 7j/7, tout en réduisant les coûts de soins par personne âgée jusqu'à 40 %.
Le professeur Kim Kyung-min, du département d'urbanisme de l'École supérieure d'études environnementales de l'Université nationale de Séoul, a déclaré à propos du rapport sur l'indice des lacunes en matière de soins aux personnes âgées : « Cet indicateur important met clairement en évidence, chiffres à l'appui, les carences du système de soins de longue durée dans une société vieillissante et le retard qui en résulte dans l'offre de logements pour seniors. » Il a ajouté : « En particulier, si l'on considère la question sous l'angle du logement et des infrastructures sociales, qui sont au cœur de l'urbanisme, je suis convaincu que ce rapport démontre clairement la nécessité d'un nouveau modèle de logement et d'une politique de soins adaptés au vieillissement de la population. »
Le député Eom Tae-young, membre de la Commission des terres, des infrastructures et des transports de l'Assemblée nationale, a déclaré : « Je pense qu'il est significatif que le secteur privé ait analysé de manière systématique la réalité du déficit de soins et l'ait présentée comme un indicateur », et « En particulier, étant donné que ces données servent de base à un examen objectif du rôle des infrastructures de soins et de logement, j'espère qu'elles seront également utiles pour établir de futures politiques d'offre de logements pour personnes âgées et des modèles stables pour la prise en charge des personnes âgées. »
Caredoc anticipe un rôle de plus en plus important du secteur privé pour enrayer l'aggravation des inégalités d'accès aux soins face au vieillissement de la population. L'entreprise prévoit que les soins privés peuvent contribuer à combler ces inégalités en palliant les lacunes du système public et en garantissant une offre stable de soins de qualité. Caredoc s'engage tout particulièrement à développer son rôle de plateforme intégrée de soins aux seniors, consciente de l'importance de proposer des soins plus abordables tout au long de la vie des personnes âgées, afin d'alléger le fardeau social et personnel.
Le PDG de Caredoc, Jae-Byeong Park, a déclaré : « Face à l’émergence de la prise en charge des personnes âgées comme enjeu social majeur, conséquence de l’évolution démographique et des limites du système de santé, il est impératif de prendre des mesures concrètes pour combler le déficit de soins. » Il a ajouté : « En tant que plateforme leader du secteur privé des soins, Caredoc continuera de jouer un rôle moteur en proposant des orientations politiques et industrielles pour la mise en place d’un système de soins fondé sur des données de terrain. »
L’« Indice des écarts en matière de soins aux personnes âgées 2025 » de Caredoc est disponible sur le blog officiel de Caredoc.
You must be logged in to post a comment.